4 chemin de la Tour - 74000 ANNECY - 04 50 33 09 59 / URGENCE 04 56 41 22 26 (Secrétariat)
4 chemin de la Tour 74000 ANNECY 04 50 33 09 59
URGENCE 04 56 41 22 26 (Secrétariat)
Interventions
Chirurgie de l'obésité
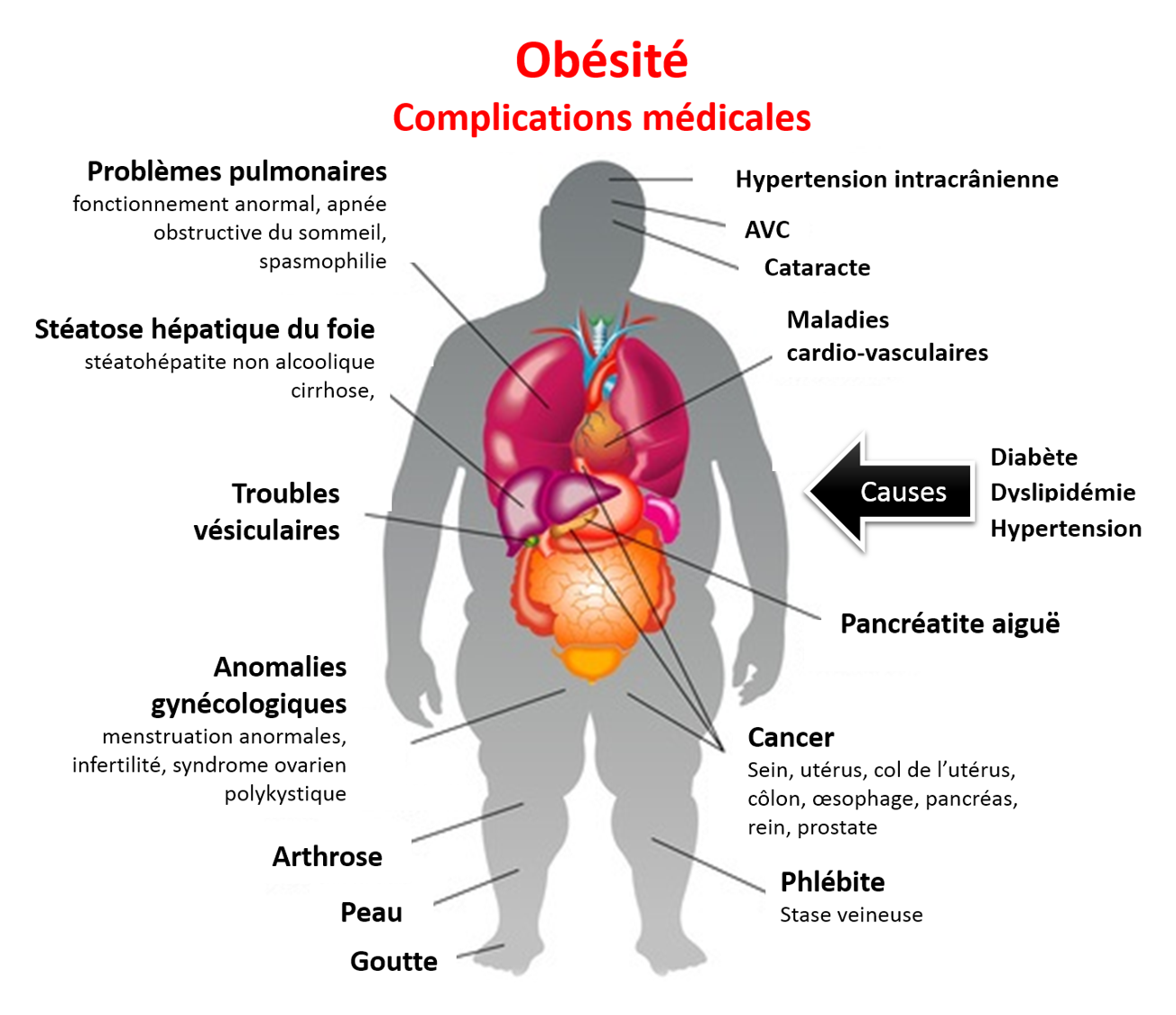
La chirurgie de l’obésité, également appelée chirurgie bariatrique, est une intervention médicale destinée aux patients souffrant d’une obésité sévère. Elle vise à réduire l’excès de poids et à améliorer la santé globale en traitant des maladies associées, telles que le diabète de type 2, l’hypertension artérielle, l’apnée du sommeil et bien d’autres.
Cette approche est indiquée lorsque les méthodes conventionnelles, comme les régimes alimentaires, l’activité physique ou les traitements médicaux, n’ont pas permis une perte de poids suffisante ou durable.
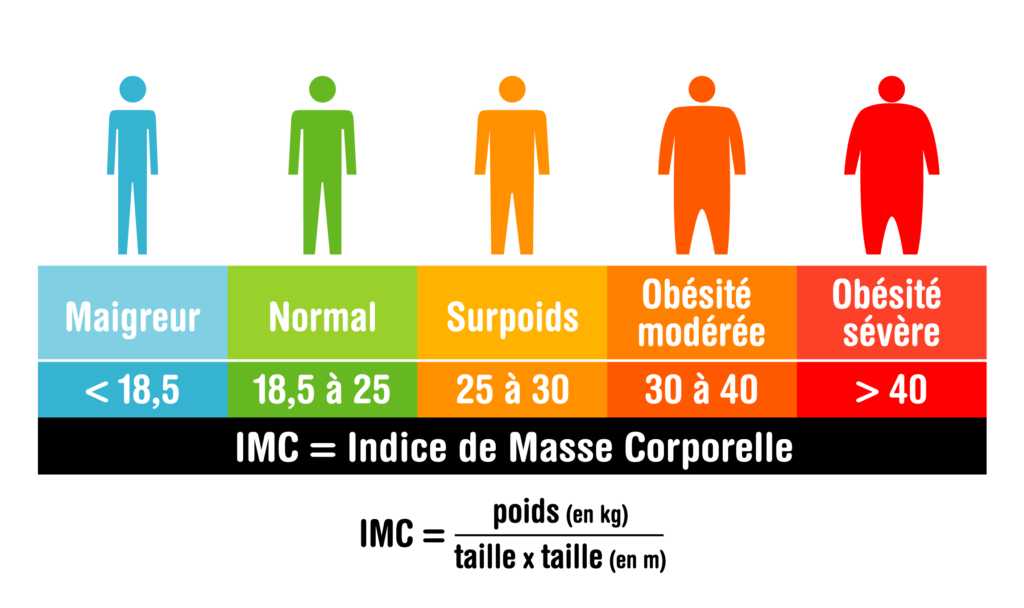
Vous pouvez être candidat à un traitement chirurgical de l’obésité lorsque votre index de masse corporelle est supérieur ou égal à 40 ; ou supérieur ou égal à 35 avec des comorbidités (pathologies associées à l’obésité pouvant être améliorées par une perte de poids). L’index de masse corporelle (IMC) se calcule en divisant le poids par la taille en mètre au carré. L’IMC normal est entre 20 et 25 kg/m2.
Un IMC supérieur ou égal à 40 ou, 35 avec des comorbidités, diminue votre espérance de vie et altère votre qualité de vie par rapport à quelqu’un de votre âge et de votre taille qui a un poids normal.
Les différentes techniques de chirurgie de l’obésité
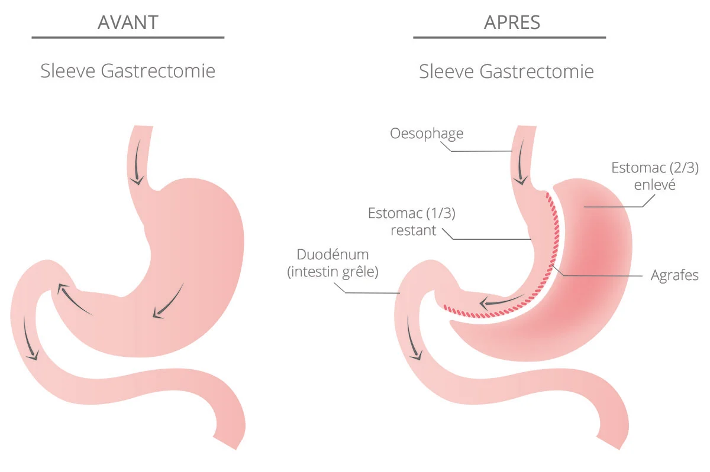
La Sleeve Gastrectomie
La sleeve gastrectomie est actuellement l’une des interventions les plus pratiquées en chirurgie de l’obésité. Elle consiste à retirer une grande partie de l’estomac (environ 70 à 80 %) pour réduire sa taille et modifier son fonctionnement. L’estomac restant a une forme de tube ou de « manchon », d’où le terme anglais “sleeve”.
Comment fonctionne la sleeve gastrectomie ?
La sleeve agit sur deux mécanismes principaux :
Réduction de la taille de l’estomac :
Avec un volume réduit, l’estomac ne peut contenir que de petites quantités de nourriture (environ 150 mL après l’opération). Cela limite mécaniquement l’apport calorique.
Effet hormonal :
La portion retirée de l’estomac contient des cellules qui produisent une hormone appelée ghréline, souvent surnommée « l’hormone de la faim ». En diminuant la sécrétion de cette hormone, la sleeve réduit significativement la sensation de faim.
Les avantages de la sleeve
Perte de poids importante et rapide :
En moyenne, les patients perdent 60 à 70 % de leur excès de poids dans les 12 à 18 mois suivant l’intervention.
Amélioration des comorbidités :
Réduction significative des symptômes du diabète de type 2, de l’hypertension artérielle, et de l’apnée du sommeil.
Technique irréversible mais sans dérivation intestinale :
Contrairement au bypass, la sleeve n’entraîne pas de modification du circuit intestinal. Elle préserve donc un fonctionnement digestif plus naturel, avec moins de risques de carences nutritionnelles sévères.
Intervention moins invasive :
Réalisée par cœlioscopie (petites incisions), la sleeve offre une récupération rapide avec des cicatrices minimes.
Déroulement de l’intervention
Durée : L’intervention dure environ 1 heure et se fait sous anesthésie générale.
Technique : Par coelioscopie, le chirurgien retire la partie gauche de l’estomac pour ne conserver qu’un tube vertical.
Hospitalisation : Une hospitalisation de 1 à 2 jours est généralement nécessaire.
Les suites post-opératoires
Régime alimentaire progressif :
Les premières semaines, l’alimentation est principalement liquide, puis semi-solide avant de réintroduire des aliments solides.
Un accompagnement diététique est indispensable pour réapprendre à manger de petites quantités et équilibrer les repas.
Adaptations quotidiennes :
La sensation de satiété est atteinte beaucoup plus rapidement. Les repas doivent être pris lentement et en petites portions.
Perte de poids :
Une perte de poids rapide est observée dans les premiers mois. Cependant, le succès à long terme dépend d’un suivi médical et d’une modification durable des habitudes de vie.
Quels sont les risques de la sleeve ?
Bien que la sleeve soit une intervention efficace, elle comporte certains risques :
- Fistule gastrique : Une complication rare mais sérieuse, liée à la cicatrisation de la ligne de section de l’estomac.
- Reflux gastro-œsophagien : Certains patients peuvent développer ou voir s’aggraver des symptômes de reflux après l’intervention.
- Carences nutritionnelles : Même si elles sont moins fréquentes qu’avec un bypass, une supplémentation en vitamines et minéraux peut être nécessaire.
Pourquoi choisir la sleeve ?
La sleeve est particulièrement adaptée aux patients cherchant une méthode efficace, avec un impact durable sur leur poids et leur santé, tout en conservant une digestion naturelle. Cependant, elle demande un engagement fort de la part du patient pour maintenir une hygiène de vie adaptée après l’opération.
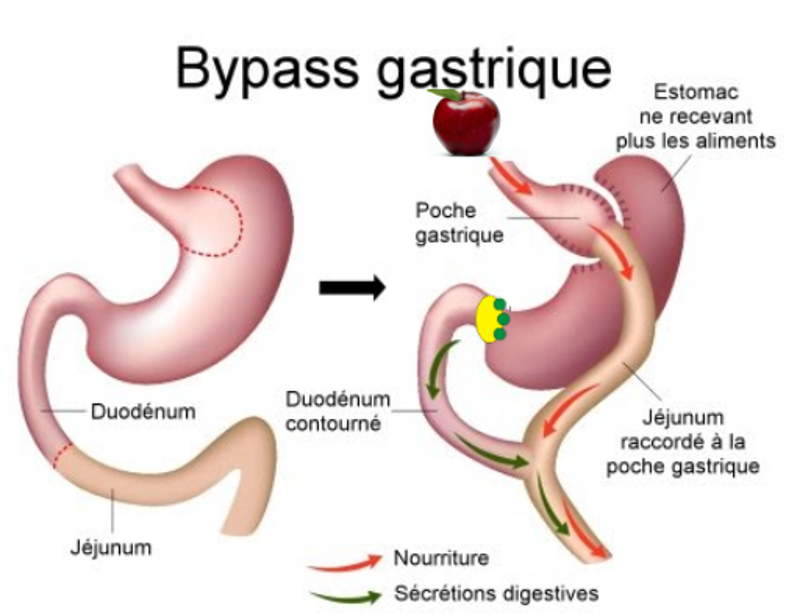
Le Bypass Gastrique
Le bypass gastrique est une technique de chirurgie de l’obésité reconnue pour son efficacité, notamment pour les patients souffrant d’obésité morbide et de comorbidités telles que le diabète de type 2. Cette intervention combine une réduction de la taille de l’estomac et une modification du circuit digestif pour limiter l’absorption des aliments.
Comment fonctionne le bypass gastrique ?
Le bypass gastrique agit sur deux mécanismes principaux :
Réduction de la taille de l’estomac :
Le chirurgien crée un petit réservoir gastrique de 15 à 30 mL (contre environ 1,5 L pour un estomac normal). Ce “nouvel estomac” réduit considérablement la quantité de nourriture pouvant être ingérée en une seule fois.
Modification du circuit digestif :
Une partie de l’intestin grêle est contournée pour limiter l’absorption des nutriments et des calories.
Les aliments passent directement de l’estomac réduit à une portion plus basse de l’intestin grêle, réduisant ainsi le contact avec les enzymes digestives.
Les avantages du bypass gastrique
Perte de poids rapide et durable :
En moyenne, les patients perdent 70 à 80 % de leur excès de poids dans les 12 à 18 mois suivant l’opération.
Efficacité sur les comorbidités :
Très efficace pour améliorer, voire résoudre, des pathologies associées comme le diabète de type 2, l’hypertension, ou l’apnée du sommeil.
Certains patients observent une amélioration immédiate de leur diabète avant même de perdre du poids, en raison des modifications métaboliques induites par la chirurgie.
Sensation de satiété :
En raison de la petite taille du nouvel estomac, la satiété est atteinte rapidement, réduisant le risque de suralimentation.
Déroulement de l’intervention
Durée :
L’opération dure environ 2 heures sous anesthésie générale.
Technique :
Réalisée par cœlioscopie (chirurgie mini-invasive), avec de petites incisions pour réduire les cicatrices et accélérer la récupération.
Hospitalisation :
Une hospitalisation de 2 à 3 jours est généralement nécessaire.
Les suites post-opératoires
Régime alimentaire progressif :
Les premiers jours après l’intervention, l’alimentation est exclusivement liquide. Au fil des semaines, des textures semi-solides puis solides sont réintroduites.
Une éducation alimentaire est essentielle pour adapter les portions et privilégier les aliments riches en nutriments.
Supplémentation nutritionnelle :
Le contournement d’une partie de l’intestin réduit l’absorption de certaines vitamines et minéraux, notamment la vitamine B12, le fer, le calcium, et les protéines. Une supplémentation à vie est souvent nécessaire.
Suivi médical régulier :
Des consultations fréquentes sont indispensables pour surveiller la perte de poids, détecter d’éventuelles carences nutritionnelles, et prévenir les complications.
Les risques et complications possibles
Comme toute chirurgie, le bypass gastrique comporte des risques :
Syndrome de dumping :
Une digestion rapide des sucres peut provoquer des nausées, des crampes abdominales, et des diarrhées.
Carences nutritionnelles :
Sans suivi rigoureux, des déficits en vitamines et minéraux peuvent survenir.
Occlusion intestinale :
Rare, mais possible en raison des modifications du circuit digestif.
Complications chirurgicales :
Comme des infections ou des fuites sur les sutures, bien que ces risques soient minimisés avec une équipe expérimentée.
Pourquoi choisir le bypass gastrique ?
Le bypass est une solution idéale pour les patients cherchant une perte de poids significative et une amélioration rapide des maladies associées à l’obésité. Cependant, il nécessite un engagement à vie pour respecter les règles alimentaires, maintenir un suivi médical et prévenir les carences nutritionnelles.
L’anneau gastrique
L’anneau gastrique ajustable est une technique de chirurgie bariatrique moins invasive qui vise à réduire la quantité de nourriture ingérée en modifiant la taille de l’estomac. Bien qu’il soit moins pratiqué aujourd’hui en raison de l’émergence de techniques comme la sleeve ou le bypass, il reste une option pour certains patients, notamment ceux cherchant une solution réversible.
Comment fonctionne l’anneau gastrique ?
L’anneau gastrique agit exclusivement par restriction mécanique :
Placement de l’anneau :
Un anneau en silicone est placé autour de la partie supérieure de l’estomac, créant une petite poche gastrique. Cette poche, d’une capacité d’environ 15 à 20 mL, ralentit le passage des aliments vers la partie inférieure de l’estomac.
Le patient ressent une satiété rapide, même après avoir consommé de petites quantités de nourriture.
Ajustement de l’anneau :
L’anneau est relié par un tube à un port sous-cutané situé au niveau de l’abdomen.
Ce port permet d’ajuster le diamètre de l’anneau en injectant ou retirant du sérum physiologique. Ainsi, le serrage de l’anneau peut être adapté aux besoins du patient et à son évolution.
Les avantages de l’anneau gastrique
Technique réversible :
Contrairement à la sleeve ou au bypass, l’anneau peut être retiré si nécessaire, permettant à l’estomac de retrouver sa taille initiale.
Chirurgie moins invasive :
Réalisée par cœlioscopie (technique mini-invasive), l’intervention est rapide (environ 30 à 45 minutes) et présente peu de risques opératoires.
Aucune modification anatomique :
Contrairement au bypass, il n’y a ni section de l’estomac ni modification du circuit intestinal. Cela réduit le risque de complications graves ou de carences nutritionnelles.
Ajustable selon les besoins :
La flexibilité de l’anneau permet d’adapter son fonctionnement en fonction des résultats, des besoins alimentaires ou des effets secondaires.
Déroulement de l’intervention
Durée : L’opération dure environ 30 à 45 minutes, sous anesthésie générale.
Technique :
Par coelioscopie, le chirurgien place l’anneau autour de la partie supérieure de l’estomac et le fixe en position.
Un port de réglage est installé sous la peau pour permettre des ajustements ultérieurs.
Hospitalisation : Généralement courte, de 1 à 2 jours.
Les suites post-opératoires
Régime alimentaire adapté :
Comme pour les autres chirurgies bariatriques, une transition alimentaire est nécessaire : d’abord des liquides, puis des textures semi-solides avant de réintroduire les aliments solides.
Les repas doivent être pris lentement, en mâchant bien les aliments pour éviter des blocages.
Ajustements réguliers de l’anneau :
Les réglages sont réalisés progressivement, au fil des semaines, pour optimiser la restriction tout en évitant les inconforts (vomissements, blocages).
Perte de poids :
La perte de poids est plus progressive qu’avec la sleeve ou le bypass : en moyenne 40 à 60 % de l’excès de poids au bout de 2 à 3 ans.
Les risques et inconvénients de l’anneau gastrique
Malgré ses avantages, l’anneau gastrique présente certaines limites :
Complications mécaniques :
Glissement ou déplacement de l’anneau, nécessitant une réintervention.
Érosion de l’estomac, rare mais possible, lorsque l’anneau endommage la paroi gastrique.
Intolérances alimentaires :
Certains aliments (secs, fibreux, ou mal mâchés) peuvent provoquer des blocages ou des vomissements.
Résultats variables :
La réussite dépend beaucoup de l’implication du patient et de son respect des consignes alimentaires. Un mauvais suivi peut entraîner une reprise de poids.
Nécessité d’un suivi à long terme :
Les réglages réguliers et les consultations de suivi sont indispensables pour optimiser les résultats et prévenir les complications.
Pourquoi choisir l’anneau gastrique ?
L’anneau gastrique est une solution adaptée pour les patients cherchant une méthode réversible et moins invasive, mais qui sont prêts à adopter des modifications strictes de leurs habitudes alimentaires. Cependant, il est moins utilisé aujourd’hui en raison de l’efficacité supérieure et des résultats plus durables offerts par des techniques comme la sleeve ou le bypass.
Quels sont les critères pour bénéficier d’une chirurgie de l’obésité ?
La chirurgie bariatrique est une intervention encadrée par des recommandations médicales strictes. Elle est réservée aux patients répondant à certains critères :
Indice de Masse Corporelle (IMC) :
- IMC ≥ 40 kg/m² (obésité morbide).
- IMC ≥ 35 kg/m² en présence de comorbidités sévères, telles que :
- Diabète de type 2,
- Hypertension artérielle,
- Syndrome d’apnée obstructive du sommeil,
- Maladies articulaires invalidantes liées au surpoids.

Échec des traitements conventionnels :
La chirurgie est envisagée lorsque les méthodes classiques (régime, activité physique, traitements médicaux) n’ont pas permis une perte de poids suffisante et durable, malgré un accompagnement encadré par des professionnels de santé.
Âge :
Généralement, la chirurgie est proposée aux patients âgés de 18 à 65 ans.
Chez les adolescents ou les personnes âgées, des dérogations peuvent être accordées au cas par cas après une évaluation approfondie.
Motivation et engagement du patient :
Le patient doit être prêt à suivre un programme à long terme incluant des modifications alimentaires, une activité physique adaptée, et un suivi médical rigoureux.
Une évaluation psychologique est indispensable pour s’assurer de la capacité à adopter ces changements.
Absence de contre-indications médicales :
Certaines pathologies, comme des troubles psychiatriques non stabilisés, des dépendances (alcool ou drogues), ou des maladies graves non compatibles avec une anesthésie générale, peuvent constituer des contre-indications.
En quoi consiste l’évaluation médicale préalable ?
Avant de réaliser une chirurgie bariatrique, une évaluation multidisciplinaire est indispensable pour garantir la sécurité et le succès de l’intervention. Ce parcours, réalisé sur plusieurs semaines ou mois, inclut les étapes suivantes :
- Un suivi par un nutritionniste / diététicien pendant 6 mois au moins avant l'intervention, et un suivi post opératoire à vie
- Un suivi par un psychiatre / psychologue qu'il peut être nécessaire de poursuivre en post opératoire
- Un bilan biologique
- Un bilan radiologique
- Une consultation avec un cardiologue
- Une consultation avec un pneumologue
- Une consultation avec un endocrinologue
- Une fibroscopie oeso-gastro-duodénale avec recherche d'Helicobacter pylori
- Un consultation avec un anesthésiste
- Arrêt du tabac depuis au moins 4 mois
Ce bilan préopératoire est un élément clé de la réussite de la chirurgie. Il permet d’assurer que l’intervention est adaptée au patient, tout en identifiant et en réduisant les risques potentiels. Une fois cette étape validée, la chirurgie peut être programmée dans des conditions optimales.
L’après-chirurgie : un suivi essentiel pour garantir le succès à long terme
La chirurgie de l’obésité n’est qu’une étape dans un processus de transformation globale. Après l’intervention, un suivi rigoureux est essentiel pour maintenir les résultats et préserver votre santé.
Adaptation alimentaire :
Vous serez accompagné par un diététicien ou nutritionniste pour réintroduire progressivement les aliments et adopter de nouvelles habitudes alimentaires adaptées à votre nouvelle physiologie.
Activité physique régulière :
L’intégration d’un programme d’exercices adapté est primordiale pour optimiser la perte de poids et renforcer votre santé générale.
Surveillance médicale :
Des consultations régulières permettront de vérifier votre perte de poids, prévenir les carences nutritionnelles (en vitamines et minéraux) et surveiller d’éventuelles complications.
Soutien psychologique :
La perte de poids rapide peut entraîner des changements importants sur le plan émotionnel et social. Un accompagnement psychologique peut aider à mieux vivre ces transitions.
L’engagement à long terme dans ces étapes est déterminant pour maintenir les bénéfices de la chirurgie et profiter pleinement de cette nouvelle vie.
Les bénéfices de la chirurgie de l’obésité
Amélioration de la qualité de vie :
réduction de l’essoufflement, meilleure mobilité et amélioration de l’estime de soi.
Réduction des risques de maladies graves :
comme les maladies cardiovasculaires, les accidents vasculaires cérébraux ou le diabète de type 2.
Perte de poids durable :
avec un suivi adapté, les patients constatent une perte significative et prolongée de leur excès de poids.
Lien vers le site de la clinique de la chirurgie bariatrique de la clinique générale: https://www.chirurgie-obesite-annecy.fr/






