4 chemin de la Tour - 74000 ANNECY - 04 50 33 09 59 / URGENCE 04 56 41 22 26 (Secrétariat)
4 chemin de la Tour 74000 ANNECY 04 50 33 09 59
URGENCE 04 56 41 22 26 (Secrétariat)
Interventions
Chirurgie cutanée et lipomes
La chirurgie dermatologique
La chirurgie dermatologique (ou chirurgie de la peau) permet de retirer des lésions cutanées, qu'elles soient cancéreuses (carcinomes, mélanomes...) ou bénignes (kystes, naevus, lipomes...).
Elle est le plus souvent réalisée sous anesthésie locale dans un bloc opératoire dédié au sein de la maison des consultations. La durée de l'intervention est d'environ 20 minutes dans la plupart des cas.
Il existe 2 types de lésions cutanées ou sous cutanées :
- Les lésions cancéreuses (ou carcinomes, mélanomes). Ce sont le plus souvent des carcinomes basocellulaires, liés à une exposition solaire trop importante.
- Les lésions non cancéreuses. Il s'agit alors de kystes sébacés (ou kyste dermiques), de nævi suspects ou encore de lipomes (nodules graisseux).
Une analyse de la lésion retirée est ensuite réalisée dans un laboratoire d'anatomopathologie afin de vérifier sa nature et son exérèse complète.
Le carcinome basocellulaire
Les carcinomes, ou cancers de la peau autres que les mélanomes, sont les cancers les plus répandus.
Le carcinome basocellulaire apparaît principalement sur les zones du corps exposées au soleil, et dans 80 % des cas au niveau du visage et du cou. Le carcinome basocellulaire représente 70 % de ces cancers de la peau. Il est également celui qui se soigne le mieux.
Le premier symptôme évocateur d'un carcinome est l’apparition ou la modification d'une excroissance de peau, ou encore la présence d’une plaie qui ne guérit pas. Le carcinome basocellulaire peut se manifester sous différentes formes :
- Nodulaire ou dite « perle nacrée » : c’est la forme la plus répandue caractérisée par une lésion ferme au toucher présentant une vascularisation.
- Superficielle : le carcinome se caractérise par la présence d’une plaque cutanée à l’allure écailleuse et desquamante.
- Sclérodermiforme : le carcinome prend la forme d’une plaque cicatricielle endurcie qui peut être plus claire que la peau normale.
Les formes avancées sont plus préoccupantes, même si le pronostic vital est rarement engagé. Ce type de cancer n’a pas tendance à se propager dans l’organisme, il peut néanmoins grossir en largeur et en profondeur. Cela peut provoquer des défigurations voire la perte d’un organe comme l’œil, l’oreille ou le nez. Aussi, au moindre doute, il est donc conseillé de consulter un médecin dermatologue qui vous orientera vers un chirurgien s'il le juge utile.
Le carcinome épidermoïde
Le carcinome épidermoïde de la peau, également appelé carcinome spinocellulaire, est la deuxième forme la plus courante de cancer de la peau, caractérisée par une croissance anormale et accélérée des cellules squameuses. Lorsqu’ils sont détectés tôt, la plupart des carcinomes épidermoïdes sont curables.
Le carcinome épidermoïde de la peau peut se développer n’importe où sur le corps, mais se trouve le plus souvent sur les zones exposées aux rayons ultraviolets (UV) comme le visage, les lèvres, les oreilles, le cuir chevelu, les épaules, le cou, le dos des mains et les avant-bras. Les carcinomes épidermoïdes peuvent se développer au niveau de cicatrices, de plaies cutanées et d’autres zones de lésions cutanées. La peau qui les entoure présente généralement des signes de dommages causés par le soleil tels que des rides, des changements de pigments et une perte d’élasticité.
Les carcinomes épidermoïdes peuvent apparaître comme des plaques rouges squameuses, des plaies ouvertes, une peau rugueuse, épaissie ou ressemblant à des verrues, ou des excroissances en relief avec une dépression centrale. Parfois, les carcinomes épidermoïdes peuvent former une croûte, des démangeaisons ou des saignements. Les lésions surviennent généralement au niveau des zones du corps exposées au soleil.
La plupart des carcinomes épidermoïdes de la peau peuvent être guéris lorsqu’ils sont détectés et traités de façon précoce. Le traitement doit avoir lieu dès que possible après le diagnostic, car les carcinomes épidermoïdes de la peau plus avancés sont plus difficiles à traiter et peuvent devenir dangereux, se propageant aux ganglions lymphatiques locaux, aux tissus éloignés et aux organes.
Le mélanome
Les anomalies de la peau évoquant un mélanome dépendent de l'endroit où il s'est développé.
Mélanome sur une zone de peau saine: Lorsque le mélanome se manifeste sur une partie de la peau qui ne présentait pas d'anomalie jusqu'alors, une petite tache plane, généralement de couleur brun foncé ou noire (parfois rouge-rosé ou non colorée chez les personnes à peau claire), apparue récemment peut être un signe de mélanome. Cette tache se modifie rapidement, s'étend, puis s'épaissit et finit par changer de forme et de couleur.
Mélanome à partir d'un grain de beauté: Lorsque le mélanome se développe à partir d'un ancien grain de beauté, celui-ci est le siège de modifications.
La « règle ABCDE » peut aider à reconnaître les signes d’alerte d’un mélanome :
- A comme Asymétrie : le grain de beauté n'est pas régulier, ni rond, ni oval et ses reliefs ne sont pas répartis régulièrement autour de son centre,
- B comme Bords irréguliers : ses bords sont irréguliers et mal délimités,
- C comme Couleur : il présente plusieurs couleurs : noir, bleu, marron, rouge ou blanc,
- D comme Diamètre : il est de grande taille (plus de 6 mm),
- E comme Évolution : il évolue et grossit, change d'épaisseur et de couleur.
Le lipome
Un lipome est une tumeur sous cutanée correspondant à une prolifération localisée de cellules graisseuses (stockant la graisse) d’origine inexpliquée.
C’est une « boule graisseuse » se développant sous la peau, indépendamment de l’alimentation.
Un lipome peut être localisé dans la graisse superficielle ou profonde, ou même se situer à l’intérieur des muscles.
Le lipome constitue la tumeur bénigne la plus fréquente des parties molles.
Elle se présente comme une tuméfaction souple ou molle située sous la peau. Insensible mais parfois gênant en raison de sa situation ou de son volume, le lipome est stable mais il peut discrètement augmenter au fil des années ou des décennies. S’il est nécessaire, son traitement relève d’une ablation chirurgicale simple.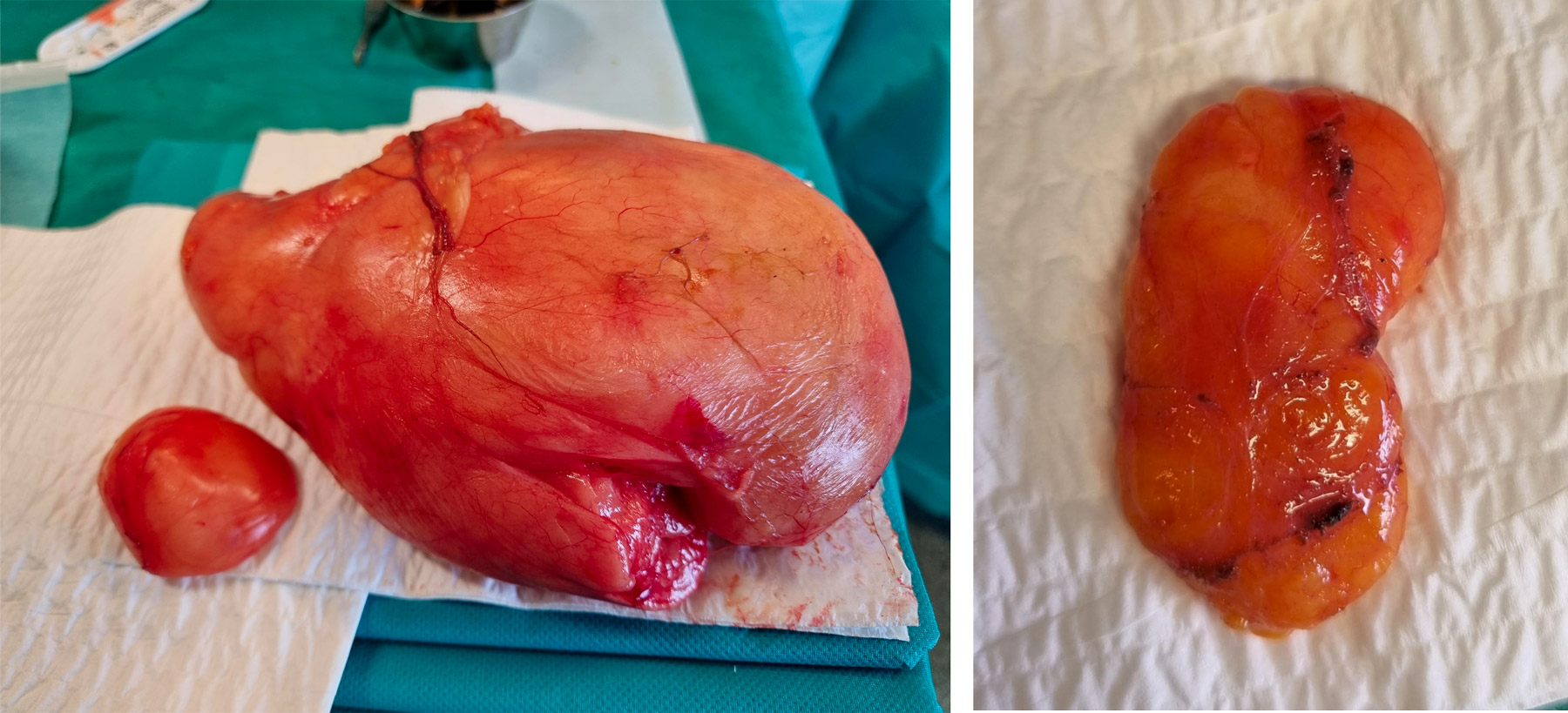
Le kyste sébacé
Le kyste sébacé constitue un des kystes cutanés les plus fréquents. Il est caractérisé par la formation d’une bosse dure de la même coloration que la peau. Celle-ci peut évoluer progressivement vers une coloration blanche ou jaune.
Le kyste sébacé est une poche renfermant un liquide ou une substance semi-solide, le sébum. Le sébum est une substance huileuse qui a un rôle protecteur au niveau de la peau. Elle est sécrétée par les glandes sébacées, des glandes cutanées rattachées au poil.
Les kystes sébacés peuvent se manifester à différents endroits du corps. Ils sont plus souvent constatés dans les zones où les glandes sébacés sont les plus nombreuses (au niveau du cuir chevelu, du visage, du cou, du haut du dos, sur le torse ou encore au niveau l’aine).
Les frottements et/ou manipulations au niveau du kyste peuvent engendrer une inflammation caractérisée. Celle-ci se manifeste par :
- l’apparition de rougeurs ;
- le gonflement du kyste ;
- des douleurs localisées.
Il arrive que le kyste sébacé infecté se rompt, ce qui conduit à l’écoulement de sébum infecté.
Les suites opératoires
Les suites opératoires sont habituellement simples. Des soins infirmiers peuvent être nécessaires (en particulier pour retirer les fils ou en cas de cicatrisation dirigée) mais la reprise du travail est le plus souvent possible le jour même. L'application de glace sur la zone opératoire durant 48h permet d'améliorer les suites et de diminuer les oedèmes.
Il est important de ne pas exposer au soleil les cicatrices durant 1 an après la chirurgie : il faut donc appliquer un pansement ou une protection solaire en cas d'exposition durant cette période.



